Gynäkologische Erkrankungen
Welche Frau kennt nicht diffuse Unterbauchschmerzen? Meistens vor der Periode oder um den Eisprung herum? Oft vergeht der Schmerz wieder von allein. Oder er lässt sich mithilfe einer Schmerztablette oder einer Wärmflasche lindern. Einige Frauen hingegen leiden immer wieder unter heftigsten Schmerzen im Unterbauch, die nicht mit „normalen“ Zyklusvorgängen zu erklären sind. Und oft jahrelang ertragen werden, weil sich keine Ursache dafür finden lässt.
In unserer Klinik diagnostizieren und behandeln wir alle Krankheiten rund um die weiblichen Geschlechts- und Fortpflanzungsorgane. Sprich Gebärmutter, Eileiter und Eierstöcke sowie der Brust. Dazu gehören vor allem Unterleibserkrankungen wie die Endometriose oder Myome. Auch eitrige Entzündungen (Abszesse) an den Schamlippen oder Eileiterschwangerschaften werden von uns kompetent versorgt. Sollten Sie etwa an bösartigem Brustkrebs oder einem anderen gynäkologischen Tumor erkrankt sein, so erfolgt die Behandlung interdisziplinär in unserem Brustzentrum oder Gynäkologischen Krebszentrum. Und für die Myomtherapie steht unser Myomzentrum bereit.
Unsere Leistungen im Detail

Den Schmerzen auf den Grund gehen
Für viele Frauen sind zu verschiedenen Zeiten des Menstruationszyklus Beschwerden mit diffusen Unterleibsschmerzen keine Besonderheit. Einige Frauen haben jedoch Schmerzen, die sich nicht durch die normalen, physiologischen Vorgänge an Gebärmutter und Eierstöcken erklären lassen. Diese Schmerzen können verschiedene Ursachen haben. Neben den Geschlechtsorganen können das harnableitende System, der Darm oder andere Organe beteiligt sein. Aufgrund der verschiedenen Ursachen von Unterbauchschmerzen sind die Möglichkeiten zur Diagnostik und Behandlung unterschiedlich.
In unserer Klinik versuchen wir genau herauszufinden, woher der Schmerz rührt. Hierzu besprechen wir zunächst mit Ihnen ausführlich Ihre Krankheitsvorgeschichte (Anamnese). Dann erfolgt eine Tastuntersuchung und gelegentlich verschiedene weiterführende Untersuchungen. Ebenfalls zur Sprache kommen mögliche Auswirkungen auf Ihre Psyche, insbesondere bei langandauernden oder chronischen Schmerzen.
Ursachen, die dafür infrage kommen
Aufgrund der vielfältigen Strukturen im kleinen Becken und Bauchraum können verschiedenste Ursachen für Ihre Schmerzen im Unterbauch verantwortlich sein. Einige der häufigsten sind:
Menstruationszyklus
Schmerzen können während des Menstruationszyklus auftreten. Beim Eisprung wird dieser Schmerz „Mittelschmerz“ genannt. Er entsteht, wenn das Eibläschen im Eierstock platzt und die Eizelle freigibt. Der Schmerz wird gewöhnlich als geringgradiger krampfartiger Schmerz empfunden. Er kann jedoch bei einigen Frauen auch stärker ausgeprägt sein. Die Stärke kann von Monat zu Monat variieren. Nur der Zeitpunkt ist festgelegt, nämlich etwa zwei Wochen vor Beginn der Regelblutung.
Auch während der Regelblutung können Schmerzen auftreten. Diese Menstruationskrämpfe (medizinisch: Dysmenorrhoe) erstrecken sich vom kleinen Becken über den Unterbauch bis in den Rücken. Teilweise tun selbst die Oberschenkel weh. Einige Frauen klagen außerdem über generelle Muskelschmerzen, Übelkeit oder Durchfall.
Gebärmutter
Des Weiteren können Veränderungen der Gebärmutter zu Schmerzen im Becken oder Bauchraum führen. Etwa durch Myome, also gutartige Wucherungen der Gebärmuttermuskulatur. Dabei bestimmen ihre Größe und Lage die Art der Symptome. Kleine Myome verursachen häufig keine Beschwerden. Größere hingegen drücken eventuell auf benachbarte Organe wie Blase oder Darm. Manche Myome liegen nahe oder innerhalb der Gebärmutterhöhle. Sie verursachen unter Umständen heftige Menstruationsblutungen oder sind für zunehmende Schmerzen während der Menstruation zuständig. In seltenen Fällen kann das Innere eines Myoms zerfallen und so zu plötzlichen heftigen Schmerzen führen.
Bei einigen Frauen wächst das drüsige Gewebe der Gebärmutterschleimhaut in die Gebärmuttermuskulatur ein (sogenannte „innere Endometriose“ oder Adenomyosis uteri). Dies kann schmerzhafte Menstruationen und verstärkte Blutungen verursachen. Die Erkrankung ist sehr schwierig zu diagnostizieren. Zum Beispiel durch eine Gebämutterspiegelung (Hysteroskopie), Ultraschall oder MRT. Eine sichere Diagnose gelingt häufig erst, wenn die Gebärmutter entfernt und untersucht wird.
Eierstöcke und Eileiter
Infektionen der Eileiter und Eierstöcke können ebenfalls zu plötzlichen Schmerzen und Fieber führen. Frauen leiden dann häufig unter Beschwerden, die weit über die akute Phase der Infektion und ihrer Behandlung hinausgehen. Infektionen im kleinen Becken (PID = pelvic inflammatory disease) entstehen nicht selten durch sexuell übertragbare Erkrankungen. Oft bildet sich selbst nach Behandlung Narbengewebe zwischen den Eileitern, Eierstöcken und den benachbarten Organen des Beckens (Darm, Harnblase, Bauchfell). Die Verwachsungen können auf die Organe einen Zug ausüben und so ständige Schmerzen verursachen. Außerdem sind eventuell Zysten des Eierstocks und Tumoren für ein Druckgefühl oder Schmerzen verantwortlich.
Wie sich Unterbauchschmerzen behandeln lassen
Die Behandlung von Unterleibsschmerzen hängt von ihren Ursachen ab.
Medikamente
Krampfartige Schmerzen während des normalen Menstruationszyklus oder Schmerzen beim Eisprung lassen sich häufig medikamentös behandeln. Etwa durch nicht verschreibungspflichtige Mittel wie Naproxon und Ibuprofen (nichtsteroidale Antiphlogistika). Sie vermindern die Prostaglandin-Produktion. Andere Medikamente aus dieser Gruppe sind nur über ein Rezept erhältlich.
Andere Behandlungen
Frauen mit chronischen Schmerzen profitieren gelegentlich auch von einer Nervenblockade. Oder es helfen Stressbewältigungstechniken, physikalische Therapie, Entspannungsübungen oder Biofeedback-Methoden. Nervenstimulation oder Akupunktur tragen ebenfalls dazu bei, Schmerzen im kleinen Becken oder Bauchraum zu kontrollieren. Manche Therapeuten bevorzugen Gruppentherapien. Einerseits lernen die Betroffenen auf diesem Weg, mit ihren Schmerzen umzugehen. Gleichzeitig haben sie die Möglichkeit, mit anderen Menschen über die Schmerzen und die eventuell frustrierenden Erlebnisse ihrer Behandlungsodyssee zu sprechen.
Chirurgische Therapie
Frauen mit bestimmter Schmerzsymptomatik empfehlen wir eine Bauchspiegelung (Laparoskopie). Mithilfe dieses Verfahrens können wir beispielsweise Endometriose, Verwachsungen und Narbengewebe erkennen und dann gleichzeitig eine Behandlung einleiten.
Nicht jedes Myom verursacht Beschwerden
Myome sind gutartige Wucherungen der Gebärmutter und der häufigste Typ von Gewebeneubildungen der Frau. Sie treten mit einer Häufigkeit von etwa 25 bis 50 Prozent auf. Viele Frauen haben Myome, sind sich dessen jedoch nicht bewusst. Denn viele Myome sind sehr klein und verursachen keine Probleme. Andere wiederum leiden sehr darunter in Abhängigkeit von der Myomgröße, Anzahl und Lage. Wie jede Neubildung sollten Sie Ihr Myom bei Ihrem Frauenarzt kontrollieren lassen.
Warum Myome entstehen
Myome kommen am häufigsten im Alter zwischen 30 und 40 Jahren vor. Sie können allerdings auch in anderen Altersgruppen auftreten. Warum sie entstehen, ist nur wenig bekannt. So fördert etwa das weibliche Geschlechtshormon Östrogen das Wachstum von Myomen. Der Östrogengehalt im Körper kann abhängig von verschiedenen Einflüssen ansteigen oder absinken. Bei einer Schwangerschaft beispielsweise erhöht sich der Wert im Blut; in den Wechseljahren hingegen nimmt er ab. Auch Medikamente sind in der Lage, den Östrogenspiegel im Blut zu beeinflussen.
Wie sich Myome bemerkbar machen
Myome können bei Frauen mit folgenden Symptomen einhergehen:
- verstärkte Blutungen bei der Menstruation
- verlängerte oder häufige Menstruation
- Schmerzen bei der Menstruation
- Blutungen außerhalb der Menstruation
- Blutarmut infolge übermäßigen Blutverlusts (Anämie)
- Schmerzen im Bauchraum oder im Rücken
- Schmerzen während des Geschlechtsverkehrs
- Veränderungen beim Wasserlassen (Miktion), z. B. häufigeres Wasserlassen durch Druckbeschwerden
- Verstopfung, Schmerzen an Darm, Veränderung der Verdauung
- Bauchkrämpfe
- Vergrößerung der Gebärmutter und des Bauchs (manchmal sind die Myome schon durch die Bauchdecke tastbar)
Wie sich Myome entfernen lassen
Im Marienhospital bieten wir Ihnen unterschiedliche Behandlungsmöglichkeiten an. Bekannte Methoden sind Gebärmutterentfernung (Myomektomie) und Hormontherapie. Darüber hinaus können wir operativ nur einzelne Myome „ausschälen“.
Für manche Frauen kommt auch ein nicht-operatives Verfahren infrage wie die Myomembolisation. Hierzu finden Sie ausführliche Informationen auf den Seiten unseres interdisziplinären Myomzentrums.
Wenn Zellen auf ungewollte Wanderschaft gehen
Die Gebärmutter wird in ihrem Inneren von einer Schleimhaut ausgekleidet, dem sogenannten Endometrium. Es kommt vor, dass sich Zellen dieser Schleimhaut außerhalb der Gebärmutter oder im Gebärmuttermuskel selbst ansiedeln. Betroffene Frauen leiden dann oft unter schmerzhaften oder abnormalen Regelblutungen, Narben, Verwachsungen und ungewollter Kinderlosigkeit.
Manchmal wachsen Zellen in die Gebärmutterwand ein (Adenomyosis uteri). Dies lässt sich häufig bei der gynäkologischen Untersuchung nicht erkennen und ist oft Ursache jahrelanger Schmerzen. Letztendlich stellt dies der zweithäufigste Grund für eine Gebärmutterentfernung dar.
Eine besondere Form von Narben
Verwachsungen sind eine besondere Form von Narben, die eine unnatürliche Verbindung zwischen verschiedenen Körpergeweben darstellen. Sie entstehen unter anderem durch Gewebeveränderungen infolge von Endometriose, Infektionen, Chemotherapien, Bestrahlungen oder bösartigen Erkrankungen wie Krebs. Das Gewebe wird verletzt, und es bilden sich schließlich Verwachsungen. Die häufigste Ursache für Verwachsungen sind jedoch chirurgische Eingriffe wie Blinddarmentfernung oder Kaiserschnitt. Leider lässt sich die Narbenbildung im Rahmen einer Operation in der Regel nicht vermeiden.
Mit Verwachsungen einhergehende Beschwerden
Folgende ernstzunehmende Beschwerden treten auf:
- Verwachsungen an Eierstöcken und Eileitern können ungewollte Kinderlosigkeit, schmerzhaften Geschlechtsverkehr und ständige Unterbauchschmerzen verursachen
- Verwachsungen am Darm können zu Darmstörungen bis hin zum Darmverschluss führen
Verwachsungen sind häufig für chronische Unterbauchschmerzen verantwortlich. Sie bewirken, dass sich das Bauchfell überdehnt, Nerven gereizt und dadurch Schmerzen ausgelöst werden. Bestehen Unterbauchschmerzen länger als sechs Monate, spricht man von chronischen Unterbauchschmerzen (engl.: chronic pelvic pain syndrom). Zusätzlich zu den ständigen Schmerzen führen körperliche und seelische Veränderungen zu Stress.
Keine einfache Lösung in der Behandlung
Verwachsungen lassen sich meist nur operativ (minimal-invasiv) beweisen und sichtbar machen. Allerdings gibt es oft für damit einhergehenden Beschwerden keine einfache Lösung. Manchmal ist eine komplette Schmerzbefreiung nicht möglich. Jedoch sollte dann zumindest für die Betroffenen ein Schmerzniveau erreicht werden, das für sie akzeptabel ist.
Verschiedene Ursachen sind möglich
Für Blutungsstörungen kommen verschiedene Ursachen infrage. Zum Beispiel:
- Ungleichgewicht im Hormonhaushalt
- Myome
- Polypen im Gebärmutterhals oder in der Gebärmutter
- Adenomyose („innere Endometriose“)
- Infektionen der Gebärmutter
Die Blutungen können oft zu stark, verlängert oder unregelmäßig sein. Oder sie treten als Zwischenblutung bzw. nach den Wechseljahren auf. Um bösartige Erkrankungen auszuschließen, führen wir gelegentlich Zusatzuntersuchungen durch. Etwa eine Ausschabung oder eine Gebärmutterspiegelung (Hysteroskopie). Mit diesem Verfahren lässt sich die Gebärmutterhöhle direkt betrachten.
Wenn die Gebärmutter nicht mehr im kleinen Becken gehalten wird
Die Gebärmutter wird von ihren Bändern in einer Art federnder Schwebelage gehalten. Gleichzeitig sichert sie die Beckenbodenmuskulatur nach unten hin ab. Sind Bänder und Muskulatur geschwächt, bewegt sich die Gebärmutter innerhalb der Scheide nach unten (Gebärmuttersenkung) und manchmal sogar nach außen (Gebärmuttervorfall oder Prolaps).
Folge: Wegen der engen Nachbarschaft zu Blase und Darm können folgende Beschwerden auftreten:
- ungewollter Harnverlust
- Harnverhalt
- mangelhafte Harnblasenentleerung
- Druckschmerz im Becken oder der Scheide
- Probleme mit der Verdauung einher.
Welche Faktoren begünstigen ein Absinken der Gebärmutter?
Für das Entstehen einer Gebärmuttersenkung bis hin zum Prolaps kommen verschiedene Ursachen in Betracht:
- Bindegewebsschwäche
- Geburten
- Übergewicht
- anhaltender Husten
- dauerhafte körperliche Anstrengungen
- hormonelle Veränderungen (z. B. Absinken der Östrogene mit den Wechseljahren)
Außerhalb der Gebärmutter schwanger werden
Eine Schwangerschaft kann unter Umständen zu sehr bitteren Momenten führen. Etwa wenn die Diagnose gestellt wird, dass sich die befruchtete Eizelle nicht innerhalb, sondern außerhalb der Gebärmutter eingenistet hat (ektope Schwangerschaft). Dies kommt für die Schwangeren oder werdenden Eltern meist überraschend und bedeutet oft ein seelisches Trauma. Denn oft wurde schon die Entbindung geplant. Manche wiederum wussten bis zur Diagnosestellung überhaupt nicht, dass sie schwanger sind. Sie werden nun plötzlich mit der Möglichkeit eines operativen Eingriffs oder einer medikamentösen Behandlung konfrontiert.
Was ist eigentlich eine Eileiterschwangerschaft?
Eine Eileiterschwangerschaft tritt mit einer Häufigkeit von 1 bis 2 Prozent auf. Hier befindet sich die befruchtete Eizelle (früher Embryo) außerhalb der Gebärmutter. Bei einer normalen Schwangerschaft wird die Eizelle durch das Spermium im Eileitertrichter befruchtet. Der entstehende Embryo bewegt sich dann durch den Eileiter und erreicht die Gebärmutter drei bis vier Tage später. Sind jedoch die Eileiter verschlossen oder geschädigt, nistet sich der Embryo im Eileiter ein. Dieser kann jedoch nicht wie die Gebärmutter den wachsenden Embryo ernähren. Er wird daher nach einigen Wochen platzen, bluten und somit für die Schwangere eine bedrohliche Situation herbeiführen.
Und was sind ektope Schwangerschaften?
Ungefähr 95 Prozent solch ektop genannter Schwangerschaften nisten sich im Eileiter ein. Es können aber auch der Gebärmutterhals (Cervix), die Eierstöcke (Ovarien) oder die Bauchhöhle (Abdomen) betroffen sein. Bauchhöhlenschwangerschaften sind extrem selten und werden oft sehr spät erkannt. Eine Entbindung ist dann nur mit einem Bauchschnitt möglich. Auch der Eierstock gehört zu den seltenen Einnistungsorten. Die Eierstockschwangerschaft unterscheidet sich im Ultraschallbild und in der Symptomatik meist nicht wesentlich von der Eileiterschwangerschaft und wird daher oft erst bei der Bauchspiegelung erkannt.
Welche Ursachen kommen infrage?
Frauen mit vorangegangenen Veränderungen am Eileiter entwickeln häufiger ektope Schwangerschaften. Untersuchungen besagen, dass 50 Prozent aller ektopen Schwangerschaften mit Veränderungen der Eileiter verbunden sind.
Ursachen für veränderte Eleiter können sein:
- frühere Infektionen des kleinen Beckens, etwa durch sexuell übertragbare Erkrankungen wie Gonorrhö oder Chlamydieninfektion
- Endometriose, Blinddarmentzündung oder frühere operative Eingriffe im Bauchraum
- Frauen, die zuerst eine Eileitersterilisation hatten und später diese wieder rückgängig machen ließen
Oftmals gibt es allerdings keine einleuchtende Erklärung, warum eine ektope Schwangerschaft auftritt. Bekannt ist, dass betroffene Frauen bei der nächsten Schwangerschaft ein erhöhtes Risiko dafür haben. Es ist daher wichtig, die nächste Schwangerschaft bereits im Frühstadium sorgfältig zu überwachen.
Gibt es Anzeichen für eine ektope Schwangerschaft?
Verlängerte oder auffällige Menstruationsblutungen können ein frühes Zeichen für eine Eileiterschwangerschaft sein. Auch wenn eine Frau bereits schwanger ist, gibt es gewisse Symptome. So weichen vielleicht ihre Werte des Schwangerschaftshormons (ß-hCG) ab. Oder sie leidet unter Unterbauchschmerzen und/oder irregulären Blutungen später in der Schwangerschaft. Ein Verdacht besteht außerdem, sollte sich bei der Ultraschalluntersuchung kein Embryo innerhalb der Gebärmutter finden lassen.
Medikamentöse Behandlung
Wird eine Eileiterschwangerschaft frühzeitig diagnostiziert, kann eine Behandlung mit dem Medikament Methotrexat begonnen werden. Es wurde ursprünglich in der Krebsbehandlung eingesetzt und zerstört sehr wirksam das ektope Schwangerschaftsgewebe.
Operative Behandlung
Viele Jahre lang wurde eine Eileiterschwangerschaft mit einem Bauchschnitt (Laparotomie) behandelt, um den betroffenen Eileiter und manchmal auch den benachbarten Eierstock zu entfernen. Heute wenden wir vor allem minimal-invasive und damit schonendere operative Verfahren an. Je nach Zeitpunkt der Diagnosestellung können bei vielen Frauen sogar Eileiter und Eierstock erhalten werden. Weitere Informationen finden Sie unter „Salpingostomie“, „Salpingektomie“ und Salpingo-Oophorektomie“.
Von kleinem Umfang bis fußballgroß
Bei Eierstockzysten wird aufgrund ihrer unterschiedlichen Entstehungsweise zwischen zwei Typen unterschieden:
- Funktionelle Zysten
Dieser Zystentyp ist sehr häufig. Die Zysten bilden sich am Eierstock infolge „normaler“ hormonbedingter zyklischer Veränderungen im Körper. Sie treten aber auch im Zusammenhang mit gestörten hormonellen Regelkreisen oder als Nebenwirkung einer Hormontherapie auf. Fast ausschließlich sind geschlechtsreife Frauen betroffen, vor allem kurz nach der Pubertät und in den Wechseljahren. Die häufigsten Zysten dieses Typs sind: Follikelzysten, Corpus-luteum-Zysten, Luteinzysten, Polyzystische Ovarien, Endometriosezysten und Parovarialzysten. - Retentionszysten
Retentionszysten sind seltener. Bei ihnen kann im Drüsengewebe des Eierstocks gebildetes Sekret nicht mehr abgesondert werden. Es kommt zu einem Rückstau (Retention). Die Drüse vergrößert sich und wird dadurch sichtbar. Zu den Retentionszysten zählen beispielsweise die sogenannten Dermoidzysten. Sie können den Durchmesser eines Fußballs erreichen. Vor allem Mädchen vor Erreichen der Pubertät und junge Frauen sind davon betroffen.
Wie machen sich die Zysten bemerkbar?
Gewöhnlich sind Eierstockzysten nur wenige Zentimeter groß und verursachen deshalb selten Beschwerden. Sie fallen meist als Zufallsbefund während der vaginalen Ultraschalluntersuchung beim Frauenarzt auf. Erst ab einer gewissen Größe machen sie sich durch Druck auf die Nachbarorgane bemerkbar. So lösen sie beispielsweise diffuse, dumpfe Unterbauchschmerzen aus, verursachen Entleerungsstörungen von Blase und Darm oder machen Rückenbeschwerden.
Plötzliche, heftige oder kolikartige Schmerzen hingegen weisen eventuell auf Komplikationen hin. Zum Beispiel dass sich Eierstock und Eileiter verdreht haben oder die Zyste geplatzt ist. Hat der behandelnde Arzt einen entsprechenden Verdacht auf eine ernstzunehmende Komplikation, muss möglicherweise zur weiteren Abklärung eine Bauchspiegelung vorgenommen oder operiert werden.
Welche Behandlungsmöglichkeiten gibt es?
Die Behandlung ist vom Zystentyp und vom Alter der Patientin abhängig. Funktionelle Zysten müssen gewöhnlich nicht behandelt werden. Sie bilden sich oft spontan zurück und verursachen erst ab einer gewissen Größe Beschwerden.
Prinzipiell lassen sich gutartige Zysten per Bauchspiegelung operativ entfernen (abhängig von der Erfahrung des Operateurs und der Größe des Befunds). Bei organerhaltendem Vorgehen wird die Zyste ausgeschält und der verbleibende Eierstock wieder aufgebaut. Dies kommt bei Frauen vor den Wechseljahren mit oder ohne Kinderwunsch infrage. Nach den Wechseljahren werden meist beide Eierstöcke entfernt, wenn sie ihre Tätigkeit weitgehend eingestellt haben. Manchmal besteht auch der begründete Verdacht, dass der Befund bösartig sein könnte. Dann geben wir meist dem Bauchschnitt den Vorrang.
Gründe, die für eine operative Behandlung sprechen:
- länger bestehende Zysten, die sich nicht von selbst zurückbilden
- sehr große Zysten
- Beschwerden
- Komplikationen (Stieldrehung, Platzen der Zyste)
- neu aufgetretene Eierstockzysten nach den Wechseljahren
Wachsen gern unter feuchtwarmen Bedingungen
Durch Infektion mit dem Humanen Papillomvirus (HPV) können sich vor allem im Intim- und Analbereich sogenannte Feigwarzen bilden. Sie entwickeln sich aus der oberen Hautschicht (Epidermis), die spitz nach oben wächst. In der medizinischen Fachsprache heißen sie daher auch spitze Kondylome (Condylomata acuminata). Ihre Färbung reicht von rötlich über bräunlich bis hin zu grau-weißlich.
Die gutartigen Wucherungen sind manchmal nur stecknadelkopfgroß. Sie können sich aber auch über mehrere Zentimeter ausdehnen. Dann bilden sie nicht selten knotenähnliche oder plattenartige Gebilde. In der Regel verursachen sie keine Beschwerden. Nur selten fangen sie an zu jucken oder zu brennen. Oder reißen auf und bluten dann.
Wie sich Feigwarzen behandeln lassen
Es gibt verschiedene Möglichkeiten der Behandlung. Diese hängt unter anderem von Größe, Lage und Anzahl der Feigwarzen ab. So kommen bei einzelnen oder wenig ausgedehnten Warzenarealen häufig Cremes oder spezielle Lösungen zum Einsatz, die äußerlich aufgetragen werden. Oder Ihr Facharzt rät Ihnen, die Warzen mittels flüssigem Stickstoff „vereisen“ (Kryotherapie) zu lassen.
Im Marienhospital entfernen wir die spitzen Kondylome auch operativ (ambulanter Eingriff). Hierfür setzen wir zum Beispiel die Lasertherapie ein. Das Gerät arbeitet mit Kohlenstoffdioxid und eignet sich besonders für großflächige, beetförmige und wiederkehrende Feigwarzen.
Wenn sich im äußeren Genitalbereich eitrige Entzündungen bilden
Bartholinischer Abszess
Haben Sie je schon von den sogenannten Bartholindrüsen gehört? Mit ziemlicher Wahrscheinlichkeit nicht. Im Liebesleben der Frau spielen sie jedoch eine nicht zu unterschätzende Rolle. Denn bei sexueller Erregung bilden sie in den inneren Schamlippen ein Sekret, das die weiblichen Genitale befeuchtet.
Es kann jedoch vorkommen, dass der Ausführungsgang der Drüsen verlegt ist. Infolgedessen fließt das Sekret nicht mehr ab, sondern staut sich immer mehr auf. Bakterien sorgen dann eventuell für eine Entzündung des Ausführungsgangs. Die Infektion breitet sich schließlich auf das umliegende Gewebe aus, und es entwickelt sich ein eitriger Abszess.
Labienabszess
Die äußeren Schamlippen sind bei Frau und Mann ab der Pubertät normalerweise mit Haaren bedeckt. Manchmal wird die Haut in diesem Bereich verletzt, etwa durch Rasur, vermehrtes Schwitzen oder Reibung infolge zu enger Unterbekleidung. Über einen Haarbalg können dann Bakterien eindringen und eine Entzündung verursachen. Dehnt sich diese aus und wird eitrig, so kann sich ein Abszess bilden.
Wie werden die Abszesse behandelt?
Bei einem Abszess wird in der Regel ambulant operiert. Durch einen Schnitt kann zunächst der Eiter abfließen. Danach vernähen wir die Wände des Abszesses so, dass seine Höhle offen bleibt und austrocknet. Eventuell verabreichen wir noch ein Antibiotikum gegen die bakterielle Infektion.
Wie aus einer bloßen Brustentzündung ein Abszess entsteht
Beim Stillen kann sich durch Eindringen von Bakterien die Brustdrüse entzünden. Gewöhnlich ist die Brust dann an einer bestimmten Stelle stärker gerötet (selten die ganze Brust) und fühlt sich überwärmt an. Sie kann außerdem anschwellen und zu schmerzen beginnen.
Entwicklung eines Brustabzesses
Bei manchen Frauen kapselt sich der Entzündungsherd ab. Es bildet sich in der Folge ein mit Eiter gefüllter Hohlraum aus, der oft als Knoten spürbar ist. Die betroffene Brust nimmt deutlich an Größe zu. Ein ausgeprägtes Spannungsgefühl tritt auf. Die Schmerzen verstärken sich und können sogar bis in die Achselhöhle ausstrahlen. Die dortigen Lymphknoten reagieren auf Druck zunehmend empfindlich.
Welche Behandlungsmöglichkeiten gibt es?
Bei kleineren und unkomplizierten Abszessen helfen am Anfang kühlende Umschläge oder Quarkwickel. Außerdem sind entzündungshemmende Medikamente und bei einer bakteriellen Infektion Antibiotika ratsam. Des Weiteren ist ein Punktion mit lokaler Betäubung und unter Ultraschallüberwachung möglich.
Größere oder ungünstig gelegene Abszesse hingegen sollten operativ in einem ambulanten Eingriff behandelt werden. Zunächst öffnen wir hierzu die Eiteransammlung mit einem kleinen Schnitt. Nachdem der Eiter abgelaufen ist, reinigen wir die Wunde gründlich. Danach wird die Hautstelle offen gelassen oder mittels kleiner Naht verschlossen. Eventuell ist auch eine Drainage sinnvoll. Der Heilungsprozess kann sich unter Umständen über mehrere Wochen hinziehen. In dieser Zeit raten wir zu regelmäßigen Kontrolluntersuchungen.
Sofern möglich schonend operieren
Manchmal kommte es zu einer bösartigen Erkrankung des Gebärmutterhalses, der Gebärmutterhöhle, der Eileiter oder Eierstöcke. In Abhängigkeit von der Ausdehnung muss eventuell die Gebärmutter entfernt werden, um eine weitere Verbreitung zu verhindern.
Operative Behandlung
In ausgewählten Fällen wenden wir beim Gebärmutterhalskrebs und -körperkrebs die minimal-invasive Technik an. Mit diesem schonenden operativen Verfahren lassen sich neben der Gebärmutter auch der Blinddarm sowie die Lymphknoten entlang des Beckens und der Hauptschlagader entfernen.
Meist harmlose Knoten unterschiedlicher Ursache
Vor allem bei Frauen jüngeren Alters (20. bis 40. Lebensjahr) kann es zu Gewebeveränderungen in der Brust kommen. Etwa zu Wucherungen im Drüsen- und Bindegewebe (Adenome/Fibroadenome) oder in Fettgewebszellen (Lipome). Manchmal sind auch die Milchdrüsenausführungsgänge betroffen. Der sich bildende kleine Tumor liegt dann meist mittig unterhalb der Brustwarze (Milchgangspapillom).
In der Regel wachsen gutartige Brusttumoren nur sehr langsam und entwickeln sich selten zu bösartigem Brustkrebs. Oft fallen die knotenähnlichen Veränderungen zufällig beim Duschen auf. Oder Frauen entdecken sie, wenn sie ihre Brust selbst untersuchen.
Diagnose und Behandlung
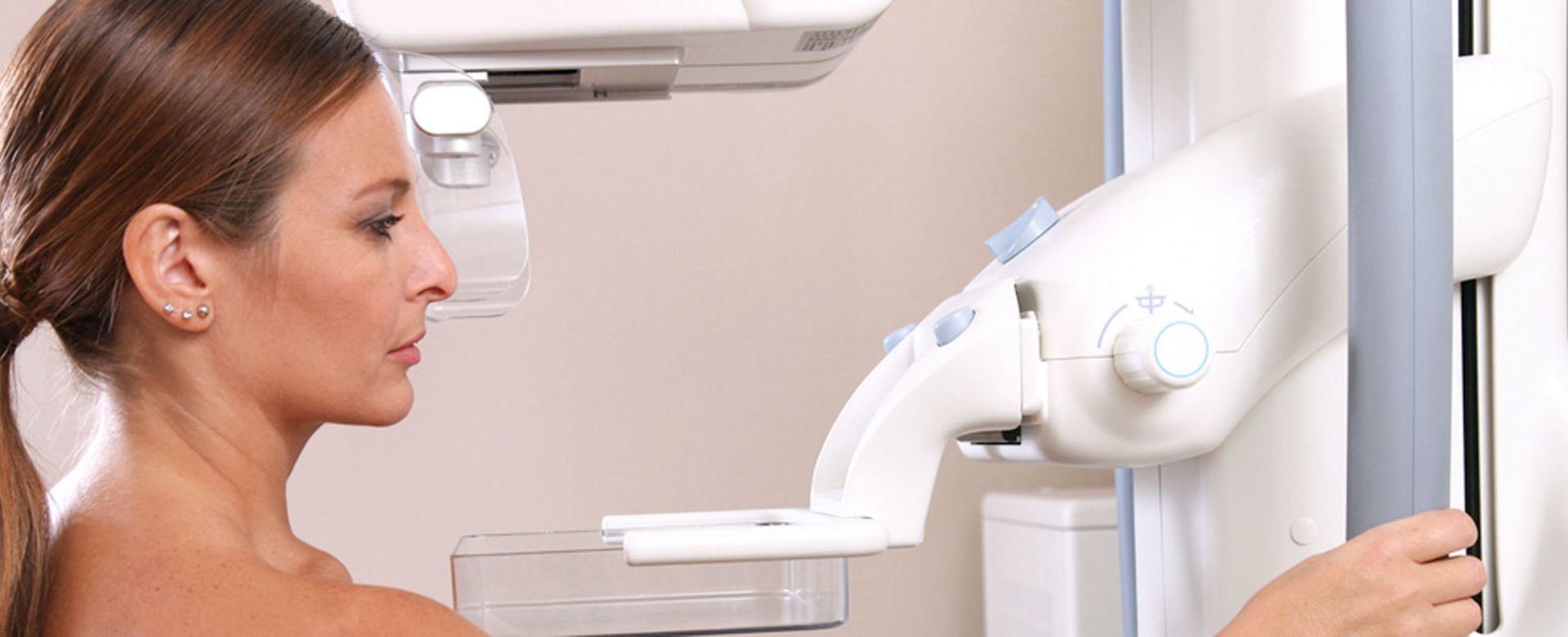
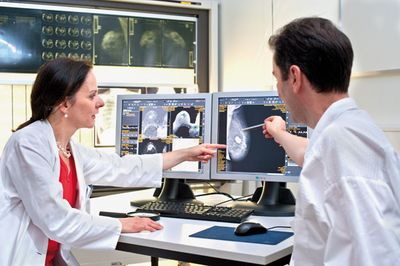
Um sicher zu gehen, sollten Sie die Gewebeveränderungen in Ihrer Brust frauenärztlich abklären lassen. Üblicherweise mittels Tastuntersuchung und Befragung sowie gegebenenfalls durch bildgebende Verfahren wie Ultraschall und Mammografie. Meist wird auch eine Gewebeprobe genommen, um einen bösartigen Tumor ausschließen zu können.
Alter der Frau, Entartungstendenz und Wachstumsgeschwindigkeit der gutartigen Tumoren entscheiden häufig über die Art der Behandlung. So reichen beispielsweise bei den gewöhnlich kleinbleibenden Fibroadenomen meist regelmäßige Kontrollen aus. Bei Papillomen hingegen raten wir zu einer frühzeitigen Operation (ambulant). Denn hier ist das Risiko für eine frühe Brustkrebsform leicht erhöht.