Das Marienhospital hat ein eigenes Institut für Pathologie. Dieses hat nur wenig mit den Pathologien in Krimis zu tun. Denn Sektionen werden im Marienhospital nur selten vorgenommen. Statt Tote untersuchen die vier dort tätigen Fachärztinnen und -ärzte meist Gewebeproben lebender Menschen.
Schnelle Schnitte
Wenn ein Patient oder eine Patientin operiert wird, stellt sich oft die Frage, ob es sich bei erkranktem Gewebe um eine gutartige Veränderung oder Krebs handelt. Bei gutartigen Veränderungen genügt es meist, die kranken Areale zu entfernen. Bei einer Krebserkrankung sind mitunter großflächigere Eingriffe, anschließende Bestrahlung oder Chemotherapie erforderlich. Denn bösartige Tumore können im Körper streuen. Dadurch werden auch andere Organe vom Krebs befallen.
Um herauszubekommen, ob Gewebe bösartig ist, entnimmt der behandelnde Arzt eine Gewebeprobe und schickt diese in die Pathologie. Sie wird dort haltbar gemacht, gefärbt und in Wachs gebettet. Der Wachsblock mit dem Gewebe wird dann mithilfe eines Mikrotoms in hauchdünne Scheiben geschnitten. Diese schaut sich der Pathologe oder die Pathologin unterm Mikroskop an und erkennt so, ob es sich beispielsweise um Krebs handelt. Manchmal kommt auch die Schnellschnittdiagnostik zum Zuge. Hier wird, noch während der Patient in Narkose liegt, sein Gewebe untersucht. Das Ergebnis liegt bereits nach 10 bis 15 Minuten vor. Dem Patienten oder der Patientin wird so meist eine zweite Operation erspart.
Veränderung des Erbguts
Für die Pathologinnen Privatdozentin Dr. Michaela Ott und Dr. Anja Zobel gehört die Arbeit mit dem Mikroskop nach wie vor zur täglichen Routine. Als Anja Zobel vor zwei Jahren und Michaela Ott vor einem Jahr ans Marienhospital kamen, nahmen sie sich aber daneben der noch neuen molekularpathologischen Analysemethoden an.
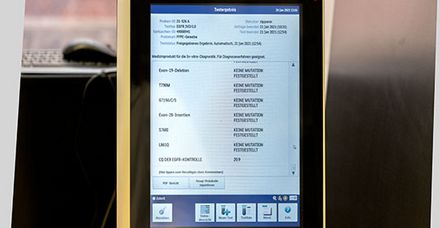
„Wir können damit nicht nur feststellen, ob eine Organ-, Zell- oder Gewebeprobe bösartig entartet ist. Wir diagnostizieren auch, welche Tumormutationen den Krebs in der Zelle ausgelöst haben“, so Dr. Ott. Dr. Zobel ergänzt: „In der Molekularpathologie entschlüsseln wir nicht nur mikroskopisch erkennbare Krankheitszeichen wie abnorme Zellveränderungen, sondern auch die Bausteine von DNA und RNA. Diese Erbgutbausteine sind unter dem Mikroskop nicht erkennbar.“ Die neuartigen Tests zeigen, welche Biomarker vorliegen. Das sind Veränderungen in der Ausprägung oder Menge bestimmter Gene oder Genprodukte.
Personalisierte Therapie
Die Biomarker geben Auskunft über die speziellen Eigenschaften eines Tumors auf genetischer und molekularer Ebene und damit bestenfalls auch, wie er sich optimal behandeln lässt. Dr. Ott nennt ein Beispiel: „In den Medien ist in letzter Zeit ja immer wieder von den zukunftsweisenden personalisierten Krebstherapien die Rede. Dazu gehört etwa die Antikörpertherapie. Diese Therapien zielen direkt auf genetische Veränderungen und deaktivieren deren krebsauslösende Wirkung quasi.“
Zu den bekanntesten Vertretern der neuen Medikamente gehören die BRAF-Inhibitoren. BRAF ist ein Gen, das bei einer bösartigen Veränderung zum Beispiel Hautkrebs verursachen kann. BRAF-Inhibitoren schalten das im Körper mutierte BRAF auf molekularer Ebene aus und heilen so von Krebs. Diese sehr wirksamen Mittel helfen aber nicht bei jeder Art von Hautkrebs, sondern nur, wenn sich im Körper des Patienten tatsächlich mutierte BRAF finden. „Ob das der Fall ist, zeigen unsere molekularpathologischen Untersuchungen“, so Michaela Ott. Sie zeigen dem behandelnden Arzt auf, welche der neuen Medikamente dem ganz konkreten Patienten helfen können und welche nicht. Und nicht nur in der medikamentösen, sondern auch in der Strahlentherapie berücksichtigt man inzwischen bei der Bestrahlungsplanung die genetischen Eigenschaften eines zu bestrahlenden Tumors.
Für die Zukunft gerüstet
Im Marienhospital können einige molekularen Eigenschaften von Lungen-, Dickdarm- und schwarzem Hautkrebs analysiert und krank machende Genmutationen ermittelt werden. Für weitere Krebsarten werden Proben an externe Pathologien geschickt. „Das Leben von Lungenkrebspatienten etwa kann durch die neuen Therapien manchmal um Jahre verlängert werden. Auch Heilungen sind möglich“, so Anja Zobel. Der Fokus der Krebsforschung liegt aktuell auf der personalisierten Krebstherapie und somit auf der molekularen Pathologie. Das Marienhospital ist für diese Zukunft gut gerüstet.
KURZ VORGESTELLT: DAS TEAM DER PATHOLOGIE
Im Institut für Pathologie des Marienhospitals sind ein Facharzt, drei Fachärztinnen und eine Assistenzärztin tätig. Leitende Ärzte des Instituts sind Dr. Hans-Ulrich Markmann und Privatdozentin Dr. Michaela Ott. Neben den Ärztinnen und Ärzten sind dort zehn weitere Mitarbeiterinnen beschäftigt. Die beiden dienstjüngsten Medizinerinnen sind Dr. Michaela Ott und Oberärztin Dr. Anja Zobel. Beide befassen sich schon lange mit dem Thema Molekularpathologie.
Michaela Ott wurde 1960 in Gießen geboren. Sie studierte Medizin in Würzburg, wo sie auch Fachärztin wurde und 2002 zur Privatdozentin habilitierte. Danach war sie leitende Pathologin an Kliniken in Bad Mergentheim und Ludwigsburg. Sie hat eine erwachsene Tochter und einen erwachsenen Sohn.
Anja Zobel stammt aus Schkeuditz bei Leipzig. Dort kam sie 1982 auf die Welt. Sie studierte Medizin in Tübingen. 2009 war sie an einer Klinik in Idar-Oberstein in der Radiologie tätig, dann von 2010 bis 2018 als Assistenzärztin in der Pathologie des Krankenhauses in Ludwigsburg. Anja Zobel hat einen Sohn im Schulalter.