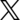Strahlentherapeutische Verfahren
In unserer Klinik können wir Patienten je nach Tumor und Lage mit unterschiedlichen strahlentherapeutischen Verfahren behandeln. Für eine Bestrahlung von außen durch die Haut (perkutan) setzen wir Linearbeschleuniger ein. Da der Patient sich nicht bewegen soll, liegt er stabil gelagert auf einer Liege. Die Bestrahlungseinrichtung hingegen und die Liege lassen sich individuell an die Strahlungsrichtung anpassen (Stereotaxie, IGRT, IMRT, VMAT). Falls nötig können Atembewegungen des Patienten berücksichtigt werden (engl. „Active Breathing Control“, kurz ABC). Meistens findet die Bestrahlung nicht auf einmal, sondern in mehreren Sitzungen statt (fraktioniert). Darüber hinaus führen wir etwa bei Leukämie-Patienten auch Ganzkörperbestrahlungen (TBI) durch.
Bei manchen Tumorarten wie dem Speiseröhrenkrebs müssen die Betroffenen von innen bestrahlt werden. Für die Therapie setzen wir in diesem Fall radioaktives Iridium 192 ein. Die Substanz wird bis zum Tumorort vorgeschoben und entfaltet erst dort ihre Wirkung (HDR-Brachytherapie).
Unsere Leistungen im Detail
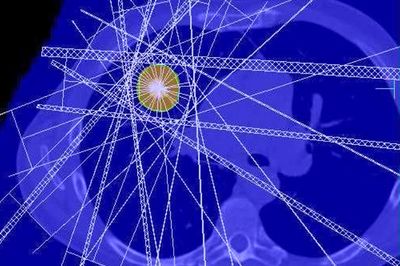
Moderne Hochpräzisionsbestrahlung
Mithilfe der Stereotaxie behandeln wir bösartige Krebserkrankungen mit höchster Genauigkeit und maximaler Sicherheit. Dazu zählen Tumoren im Gehirn, in der Lunge, in der Leber und nahe am Rückenmark. Das nicht-invasive Verfahren ist sehr gut verträglich; der Patient benötigt weder Narkose noch Operation.
Radiochirurgie
Bei diesem stereotaktischen Verfahren wird der Tumor mit einer äußerst wirksamen und sehr hohen Dosis einmalig behandelt. Die Strahlen treffen dabei aus mehreren Raumrichtungen im Zielvolumen punktgenau zusammen. Dort addieren sie sich zur Gesamtdosis auf. Wie beim Brennglas wird der Tumor so zerstört. Das umgebende Gewebe hingegen bleibt optimal geschont. Mithilfe der Radiochirurgie lassen sich oft Tumoren in Lunge und Gehirn behandeln, etwa Lungenkarzinome, Akustikusneurinome, Meningeome oder solitäre Hirnmetastasen.
Stereotaktische Radiotherapie (SRT)
Hier teilen wir hier die Gesamtdosis auf mehrere kleinere Einzeldosen auf. Die Behandlung erfolgt somit nicht an einem einzigen Tag, sondern über mehrere Tage (fraktioniert). Dies ist dann von Vorteil, wenn der Tumor beispielsweise in der Nähe sensibler Strukturen wie Sehnerv oder Hirnstamm liegt.
Stereotaktische Körper-Radiotherapie (SBRT)
Zu Tumoren im Körperstammbereich zählen Tumoren der Lunge, Leber und nahe am Rückenmark (als Primärtumoren oder Metastasen anderer Erkrankungen, etwa Brust-, Nieren- oder Darmkrebs). Problematisch ist, dass sich hier die zu bestrahlenden Tumorherde mehr oder weniger stark bewegen. Beispielsweise infolge der Atmung. Bei der Bestrahlungsplanung ist dies mitzuberücksichtigen. Die Behandlung erfolgt mehrmalig in zwei Wochen, typischerweise in drei bis acht Sitzungen. Durch die hochpräzise Bestrahlung können wir die Tumoren am Wachstum hindern, verkleinern oder komplett vernichten.
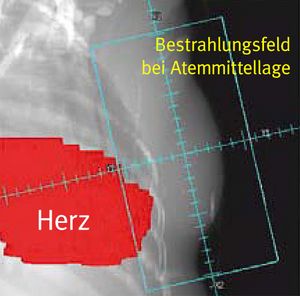
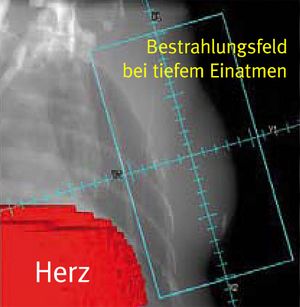
Die Bestrahlung der Atmung anpassen
Eine besondere Herausforderung in der Strahlentherapie ist es, bewegte Zielgebiete im Körperinneren zu behandeln. Also etwa Tumoren der Lunge und Leber sowie bösartige Wucherungen nahe am Rückenmark. Oder linksseitigen Brustkrebs als postoperative Maßnahme. Im letztgenannten Fall liegen Herz und Lunge relativ nah am Bestrahlungsgebiet, und es besteht die Gefahr einer Organschädigung.
Bei der stereotaktischen Körperradiotherapie (SBRT) erfolgt die Bestrahlung in Abhängigkeit des Atemzyklus. Das heißt, erst wenn sich das Zielgebiet an der vorberechneten Stelle befindet, wird die Strahlung freigegeben. Rückt gesundes Gewebe ins Strahlenfeld, bricht die Bestrahlung automatisch ab.
Die Behandlung wird häufig auf eine bestimmte Atemphase festgelegt, zum Beispiel beim tiefen Einatmen. Vorteil: Beim Einatmungsvorgang vergrößert sich der Abstand zwischen Brustwand und Herz. Und auch die Lunge ist weniger von der Bestrahlung betroffen.
Bei mehreren Bestrahlungssitzungen noch präziser bestrahlen
Wichtigstes Kriterium bei der Strahlentherapie ist es, Krankheitsherde möglichst zielgenau zu behandeln und das umliegende Gewebe dabei maximal zu schonen. Neue Techniken leisten hier wesentliche Verbesserungen, so die bildgestützte Strahlentherapie IGRT (engl. Image guided Radiotherapy).
Herkömmlich erstellen wir zu Beginn bei der Bestrahlungsplanung Schnittbilder für die exakte Positionierung und Dosisfestlegung. Problem: Häufig finden die Bestrahlungssitzungen über einen Zeitraum mehrerer Wochen statt (Fraktionierung). Trotz festgelegter Markierungen auf der Haut oder Fixierungshilfen kann es eventuell zu Abweichungen in der Positionierung von mehreren Millimetern kommen. Daher werden bereits bei der Behandlungsplanung angemessene Sicherheitsabstände um die Zielregion mit berücksichtigt.
Beim IGRT-Verfahren hingegen ist die Bildgebung direkt am Bestrahlungsgerät integriert. Das heißt, Tumorposition und Lagerung können wir infolgedessen bei jeder Sitzung kontrollieren. Und auf eventuelle anatomische Veränderungen wie einen geschrumpften Tumor optimal reagieren. Gerade bei Behandlungen über einen längeren Zeitraum lassen sich so unnötige Belastungen für unsere Patienten vermeiden. Die Methode wenden wir vor allem bei Tumoren an, die im Körperinneren liegen. Etwa bei Lungen- und Prostatakrebs sowie Magen-Darm-Tumoren.
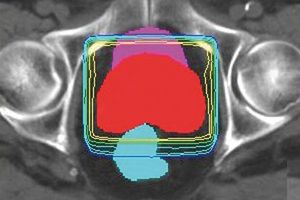
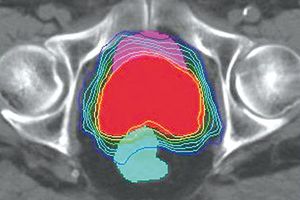
Exakte Dosisverteilung bei komplexen Bestrahlungsgebieten
Fluenzmodulierte Strahlen- oder Radiotherapie (IMRT) bedeutet, dass während der Behandlung die festgelegten Bestrahlungsfelder „geformt“ werden können. Im Gegensatz zur herkömmlichen 3-D-Strahlentherapie, bei der alle Bestrahlungsfelder eine konstante Intensität haben. Das moderne Verfahren setzen wir bei Krebserkrankungen ein, bei denen benachbarte Organe sehr sensibel auf Bestrahlung reagieren. So etwa beim Prostatakarzinom. Ein großer Vorteil dieser Methode ist, dass wir infolge der Modulierung die Dosis erhöhen und damit die Chance auf Heilung vergrößern können. Bei gleichzeitiger Abnahme des Schweregrads an Nebenwirkungen.
Das „Formen“ der Bestrahlungsfelder gelingt mithilfe einzeln steuerbarer Metall-Lamellen. Diese sind in der Lage, beim Bestrahlen Teile des Bestrahlungsgebiets abzudecken oder freizugeben. Berechnungen, Ausführung und Kontrolle sind bei einer IMRT dementsprechend sehr zeitaufwendig. Die Vorgehensweise bringt eine längere Liegezeit für den betreffenden Patienten mit sich.
Hoher Zeitgewinn durch Rotation
Das VMAT-Verfahren (engl. Volumetric Arc Therapy) arbeitet mit derselben Technik wie die Fluenzmodulierte Strahlentherapie (IMRT). Zusätzlich rotiert der Linearbeschleuniger mit einer variablen Geschwindigkeit.
Der größte Vorteil der VMAT beruht auf dem Zeitgewinn. Eine Umdrehung dauert maximal zwei Minuten und reicht bei manchen Patienten zur Behandlung aus. Selbst bei einer komplexen Bestrahlung etwa im Kopf-Hals-Bereich werden nur rund vier Minuten benötigt. Zum Vergleich: Eine herkömmliche IMRT dauert ca. 15 Minuten. Davon profitieren vor allem Patienten, die unter Schmerzen leiden oder beispielsweise wegen Atemnot nicht lange liegen können.
Für eine Knochenmarkstransplantation den Weg bereiten
Die Ganzkörperbestrahlung (engl. Total Body Irradiation, kurz TBI) spielt bei der Knochenmarkstransplantation eine wichtige Rolle. Diese kann für Patienten mit Leukämie oder einer Lymphomerkrankung die letzte Chance auf Heilung sein. Typischerweise erfolgt die TBI im Rahmen einer Hochdosischemotherapie und findet vor einer Stammzellübertragung statt.
Ziel der TBI ist es, die Immunabwehr im Körper des betroffenen Patienten vor der Transplantation unterdrücken zu helfen und Tumorzellen abzutöten. Blutkrebszellen können sich nicht mehr regenerieren. Sie reagieren daher sehr empfindlich auf Bestrahlung und sterben ab. Bei der Ganzkörperbestrahlung sollte sich die Strahlendosis möglichst gleichförmig in allen Körperregionen verteilen. Die Anforderungen an Planung und Durchführung einer TBI sind daher hoch. Die vorab berechnete Gesamtstrahlendosis wird fraktioniert. Das heißt, der Patient wird über mehrere Behandlungstage bestrahlt. Gesunde Zellen können sich so wieder an den behandlungsfreien Tagen erholen.