Onkologische Erkrankungen
Bei der operativen Behandlung von Tumorerkrankungen arbeiten wir eng mit unserer Klinik für Innere Medizin 3 (Onkologie, Hämatologie und Palliativmedizin) zusammen. Sollten Sie postoperativ etwa eine Zusatztherapie (adjuvante oder palliative Chemotherapie) benötigen, werden Sie dort umfassend weiterbetreut.
Auch wenn Sie komplex oder mehrfach erkrankt sind, können wir Sie kompetent betreuen. In diesem Fall stimmen wir die erforderlichen Therapien mit allen beteiligten Fachabteilungen im Haus ab, um ein optimales Therapieergebnis zu erzielen. Bei Tumorerkrankungen im fortgeschrittenen Stadium setzen wir beispielsweise die sogenannte neoadjuvante Therapie ein. Vor einer eventuellen Operation unterziehen Sie sich hier einer medikamentösen Therapie und/oder einer Strahlentherapie.
Unsere Leistungen im Detail
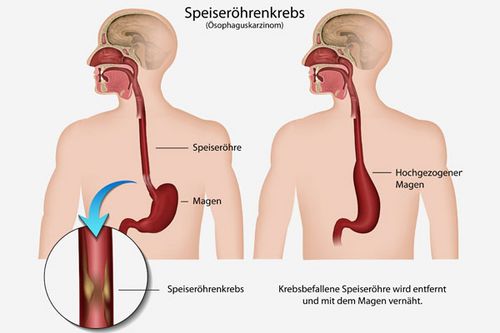
Wenn Schleimhautzellen in der Speiseröhre entarten
Der Speiseröhrenkrebs heißt in der Fachsprache Ösophaguskarzinom. Er entwickelt sich vor allem aus der Schleimhaut, die das Innere des Organs auskleidet. Etwa 90 Prozent der Tumoren sind sogenannte Plattenepithelkarzinome. Diese sehen unter dem Mikroskop ähnlich wie Hautgewebe aus. Rund sieben Prozent der Tumoren entwickeln sich aus „versprengten“ drüsigen Zellverbänden und werden als Adenokarzinome bezeichnet.
Wie wird die Krebsart erkannt?
Die Speiseröhre ist sehr dehnbar. Daher treten Symptome wie Schluckbeschwerden und Gewichtsabnahme erst auf, wenn der Tumor bereits fortgeschritten ist. Für die Diagnose führen wir eine Speiseröhrenspiegelung durch und entnehmen Gewebeproben. Um das Stadium der Krebserkrankung festzustellen, sind weitere Untersuchungen notwendig.
Wie lässt sich der Krebs behandeln?
Die Therapie der Wahl ist es, den Speiseröhrenkrebs vollständig zu entfernen. Und zwar einschließlich des anhängenden Lymphabflussgebiets. Dazu muss eine der größten Operationen vorgenommen werden, die in der Chirurgie möglich sind. Dies bedeutet konkret: Zunächst muss der Bauchraum geöffnet und aus Magenanteilen ein langer Schlauch gebildet werden. Der Schlauch wird dann in den Brustkorb verlagert, um den Speiseweg wiederherzustellen.
Ergänzend ist vor oder nach der Operation eine Bestrahlung oder eine kombinierte Strahlen- und Chemotherapie möglich. Die Prognose hängt stark vom Stadium des Tumors ab.
Einblutungen in den Magen und schwarz gefärbter Stuhl
Wie lässt sich Magenkrebs (Magenkarzinom) erkennen? Typische Symptome sind beispielsweise, wenn Sie plötzlich bestimmte Nahrungsmittel nicht mehr vertragen. Oder Sie entwickeln zunehmend eine Abneigung gegen Fleisch und verlieren Ihren Appetit. Und in Ihrem Oberbauch haben Sie oft ein Druckgefühl.
Wächst der Tumor in Blutgefäße ein, kann es zu Blutungen in den Magen kommen. Dies kann einen Brechreiz auslösen, wobei das Erbrochene dunkel wie Kaffeesatz aussieht. Ein weiteres Symptom ist ein schwarz gefärbter Stuhl, auch Teerstuhl genannt.
Wie Magenkrebs diagnostiziert wird
Für die Diagnose führen wir unter anderem eine Magenspiegelung durch. Dazu wird ein Endoskop, also ein flexibles, schlauchförmiges Instrument, über die Speiseröhre in den Magen vorgeschoben. Es trägt an seiner Spitze eine winzige Kamera. Mithilfe des Endoskops lassen sich auch Gewebeproben entnehmen.
Welche Behandlungsmöglichkeiten gibt es?
Bei bösartigen Magenerkrankungen müssen wir meistens den gesamten Magen zusammen mit den anhängenden Blut- und Lymphgefäßen entfernten (totale Gastrektomie). Dazu wird der darunter gelegene Zwölffingerdarm abgetrennt und blind verschlossen. Ebenfalls abgetrennt wird die erste Dünndarmschlinge nach dem Zwölffingerdarm. Diese führen wir dann an die untere Speiseröhre heran und verbinden sie mit dieser unter Bildung eines Ersatzmagens. Der Speiseweg ist somit wiederhergestellt.
Anschließend muss der Zwölffingerdarm erneut mit der zur Speiseröhre hochgezogenen Dünnndarmschlinge verbunden werden. So lassen sich Speisebrei und Verdauungssäfte aus Leber und Bauchspeicheldrüse wieder vereinigen. Nur bei kleinen Tumoren am Ausgang des Magens können wir einen kleinen Magenrest an der Speiseröhre belassen. Die Prognose bei Magenkrebs hängt stark vom Stadium des Tumors ab.
Wenn vom Tumor auch die Speiseröhre betroffen ist
Manchmal liegt der Tumor am Mageneingang. Nach Teil- oder Totalentfernen des Magens müssen wir dann eventuell noch zusätzlich den Brustkorb öffnen und dort Tumoranteile beseitigen, die auf die Speiseröhre übergegriffen haben. Hier handelt es sich oft um ein Krebsgeschwulst in einer sogenannten Barrett-Speiseröhre. Die Häufigkeit dieser Erkrankung nimmt zu; ein enger Zusammenhang mit der Refluxkrankheit wird diskutiert.
Bestimmte Risikofaktoren für Darmkrebs sind bekannt
Darmkrebs entsteht vor allem im Mast- oder Enddarm (Rektumkarzinom) und im Dickdarm (Kolonkarzinom). Die bösartigen Tumoren entwickeln sich überwiegend aus der Darmschleimhaut. Erblich bedingte Risikofaktoren können dabei eine Rolle spielen. Des Weiteren erhöhen chronische Darmerkrankungen wie Morbus Crohn und Colitis ulcerosa sowie eine ballaststoffarme Ernährung das Darmkrebsrisiko.
Wie lässt sich Darmkrebs feststellen?
Eine der wichtigsten Untersuchungen für die Diagnose stellt der Tastbefund über den Enddarm dar. Dieser ist etwa 15 Zentimeter lang. Ungefähr die Hälfte aller Darmkrebserkrankungen lassen sich bereits mit dem Finger erfühlen. Oder wir können sie mithilfe einer Enddarmspiegelung (Rektoskopie/Proktoskopie) erfassen.
Welche operativen Maßnahmen gibt es?
Bei bösartigen Tumoren des Dickdarms müssen wir neben dem Tumor tragenden Darmanteil auch die Lymphdrüsen an den zuführenden Gefäßen entfernen. Dabei wird der Gefäßstamm an der Bauchschlagader abgesetzt. Durch das standardmäßige Entfernen der Lymphdrüsen muss wegen der Durchblutung des Darms immer ein relativ großes Organstück geopfert werden (20–50 cm).
In unserer Klinik wenden wir vier standardisierte Operationsverfahren bei Dickdarmkrebs an. Näheres hierzu erfahren Sie unter Darmresektion. Die Prognose beim Kolonkarzinom hängt stark vom Stadium des Tumors ab.
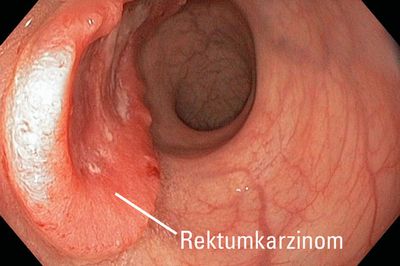
Droht ein künstlicher Darmausgang?
Eine besondere Stellung nimmt die Krebstherapie am Mast- oder Enddarm (Rektum) ein. Hier stellt sich immer die Frage, ob der natürliche Darmausgang mit seinem Schließmuskelapparat erhalten bleiben kann oder ob ein künstlicher Darmausgang (Anus praeter) angelegt werden muss.
Operative Verfahren von der Lage des Tumors abhängig
Bei Ihnen sitzt die bösartige Geschwulst im oberen und mittleren Teil des Mastdarms? Dann besteht gewöhnlich noch genügend Platz, unterhalb des Tumors eine neue Darmverbindung anzulegen. Und zwar mithilfe eines maschinellen Nähapparats namens EEA-Gerät. Dieses näht eine zweireihige zirkuläre Klammernaht aus Titan und wird danach über den After entfernt.
Sollte Ihr Tumor jedoch im unteren Teil des Mastdarms liegen, müssen wir unter Umständen den gesamten Schließmuskel amputieren. Dann ist das Anlegen eines dauerhaften künstlichen Ausgangs unumgänglich.
Künstlicher Darmausgang lässt sich häufig vermeiden
Dank moderner Operationstechniken gelingt es uns aber sehr häufig, den Schließmuskel zu erhalten. Nur noch zehn bis 15 Prozent unserer Patienten mit Rektumkarzinom bekommen einen künstlichen Darmausgang. Bei der Operation des Tumors werden die Lymphdrüsen komplett entfernt (Total Mesorectum Excision). Die Nervenstrukturen vor dem Kreuzbein bleiben erhalten. Sie sind für Blasenentleerung und Sexualfunktion unverzichtbar. Die Prognose beim Rektumkarzinom hängt stark vom Stadium des Tumors ab.
Im Marienhospital nehmen wir jährlich rund 90 Rektumoperationen vor.
Ein schwer zu diagnostizierender Tumor
Die bösartigen Tumoren der Bauchspeicheldrüse (Pankreaskarzinom) lassen sich vor allem im Anfangsstadium nur schwer diagnostizieren. Etwa wenn sie kleiner als 2 cm sind. Ergebnisse aus Untersuchungsverfahren wie Computertomografie und Ultraschall des Oberbauchs sind dann oft nicht eindeutig. So hebt sich beispielsweise das Tumorgewebe im Bild nur sehr gering vom umgebenden Drüsengewebe ab.
Problem: über lange Zeit nahezu beschwerdefrei
Die meisten Betroffenen haben lange Zeit keine oder nur leichte Beschwerden. Erst wenn sich schwere Symptome einstellen wird ein Arzt aufgesucht. Beispielsweise bei einer Gelbsucht mit Juckreiz oder bei starken Schmerzen im Oberbauch. Dann ist jedoch der Krebs in der Regel schon weit fortgeschritten. Meistens entwickelt sich der Tumor im „Kopf“ der Bauchspeicheldrüse, der in einem Bogen des Zwölffingerdarms liegt.
Wie lässt sich Bauchspeicheldrüsenkrebs feststellen?
Besteht ein konkreter Verdacht, wird vom Arzt eine endoskopische Untersuchung angeordnet (ERCP = Endoskopische Retrograde Cholangio-Pancreaticografie). Hierbei wird Ihnen ein bewegliches Endoskop über die Speiseröhre in den Zwölffingerdarm eingeführt. Durch das Endoskop lässt sich ein Kontrastmittel in die Gänge der Bauchspeicheldrüse spritzen. Im Röntgenbild wird dann dargestellt, ob etwa ein Gang wegen eines Tumors unterbrochen ist oder ob ein Tumor den Abfluss der Verdauungssäfte behindert.
Welche Behandlungsmöglichkeiten gibt es?
Das Pankreaskarzinom gilt prinzipiell als schwer heilbar. Selbst wenn der Tumor die Grenzen der Bauchspeicheldrüse noch nicht überschritten hat und keine Metastasen im Körper gefunden wurden. In diesem Fall nehmen wir bei etwa 30 bis 40 Prozent unserer Patienten eine radikale Operation (Whipple'sche Operation) vor, die auch Chancen für eine Heilung hat.
Die Prognose beim Pankreaskarzinom hängt stark vom Stadium des Tumors ab. Häufig ist der Bauchspeicheldrüsenkrebs durch eine Operation nicht heilbar. Dann lassen sich durch eine Chemotherapie die Symptome wirksam lindern (z. B. systemische Chemotherapie mit Gemzar und 5-FU).
Ein in Deutschland selten auftretender Tumor
Primäre bösartige Lebertumoren entstehen aus entarteten lebereigenen Zellen und heißen medizinisch hepatozelluläre Karzinome (HCC). Sie sind in Deutschland selten. Bei Verdacht auf tumoröse Leberveränderungen lässt sich die Diagnose durch bildgebende Verfahren wie Ultraschall, Computer- oder Kernspintomografie stellen.
Wie wird Leberzellkrebs behandelt?
Leberzellkarzinome entfernen wir je nach Stadium operativ. Problem: Typische Beschwerden wie Druckschmerzen im Oberbauch oder Gelbsucht treten meist erst auf, wenn die Tumorerkrankung schon fortgeschritten ist. Daher können wir unsere Patienten häufig nur noch schmerzlindernd (palliativ) behandeln. Zu den symptomlindernden und lebenserleichternden Maßnahmen zählt zum Beispiel die Embolisationstherapie. Mit diesem Verfahren lassen sich durch den Tumor angegriffene Blutgefäße verschließen.
Tochtergeschwülste anderer bösartiger Tumoren
Im Gegensatz zum primären Leberzellkrebs treten Lebermetastasen relativ häufig auf. Als Tochtergeschwülste stellen sie Absiedlungen von Krebszellen anderer bösartiger Tumoren dar. Oftmals stammen sie aus dem Darmbereich. Sie gelangen über Blut- und Lymphgefäße in die Leber und vermehren sich dort weiter.
Die Prognose bei dieser Erkrankung hängt von verschiedenen Faktoren ab. Etwa in welchem Stadium sich der Primärtumor befindet. Ob im Körper noch weitere Metastasen vorhanden sind und wie sich die Lebermetastasen selbst behandeln lassen. In unserer Klinik führen wir jährlich rund 25 große Leberteilentfernungen durch.
Wie werden Lebermetastasen behandelt?
Je nach Anzahl der Tumorherde gibt es zwei Therapiemöglichkeiten:
- Es haben sich nur ein bis drei Herde gebildet. Diese liegen nah an der Leberoberfläche liegen und/oder sind auf einen der beiden Leberlappen beschränkt. Solche Metastasen können wir fast immer operativ entfernen. Der Fachausdruck hierfür lautet „kurative Metastasenchirurgie“. Bis zu 80 Prozent der Leber lassen sich bei diesem operativen Eingriff beseitigen, ohne dass ein dauerhafter Schaden entsteht.
- Sind hingegen viele Herde vorhanden, ist eine Operation nicht mehr möglich. Hier empfiehlt sich eine regionale Chemotherapie, die sich auf die Leber beschränkt.
Was Sie bei einer regionalen Chemotherapie erwartet
Um die Chemotherapie regional ausführen zu können, müssen wir einen kleinen Schlauch operativ in einen Ast der Leberarterie platzieren. Und zwar so, dass die Schlauchspitze gerade in die Hauptschlagader der Leber ragt. Der Schlauch wiederum ist mit einem sogenannten Port verbunden. Also einem per Spritze von außen auffüllbaren Vorratsbehälter, der direkt unter die Haut gelegt wird. In den Port werden in vorgegebenen Zeitabständen Zytostatika gespritzt. Dies sind Medikamente, die das Krebszellwachstum hemmen. Über den Schlauch gelangen sie in den Blutstrom und damit in die Leber.
Vorteile dieser Methode:
Die Nebenwirkungen infolge der Medikamentengabe bleiben weitgehend auf die Leberregion beschränkt. Die Zytostatika müssen nicht erst wie bei einer systemischen Gabe durch den Körper wandern. Trotz niedrigerer Dosierung wird ein höherer Medikamentenspiegel in den Metastasen erreicht.
Frauen erkranken häufiger daran als Männer
Die Schilddrüse liegt im vorderen Halsbereich unterhalb des Kehlkopfs und wiegt zwischen 25 und 30 Gramm. Sie besteht aus zwei Seitenlappen, die über einen Mittellappen miteinander verbunden sind. Bösartige Tumorerkrankungen des Organs (Schilddrüsenkarzinome) sind relativ selten. Frauen sind bis zu viermal häufiger betroffen als Männer. Oft tritt der Krebs schon im jüngeren Alter auf.
Das Risiko für Schilddrüsenkrebs ist in Gebieten mit Jodmangel um das 2,3-fache erhöht. Das Organ reagiert außerdem sehr empfindlich auf ionisierende Strahlung, vor allem bei Menschen unter 20 Jahren. Neben diesen äußeren Faktoren spielen auch genetische Faktoren eine Rolle.
Wie wird die Erkrankung diagnostiziert?
Bei einigen Patienten wird bei der ärztlichen Untersuchung ein Knoten in der Schilddrüse ertastet. Für eine genauere Diagnose empfiehlt sich dann eine Szintigrafie, beispielsweise mit radioaktivem Jod. Mit diesem speziellen Verfahren lässt sich feststellen, ob es sich dabei um einen sogenannten „heißen“ oder einen „kalten“ Knoten handelt. Im heißen Knoten werden vermehrt Schilddrüsenhormone produziert und damit viel Jod ablagert. Sie gelten als gutartig. Bei kalten Knoten indessen ist die Wahrscheinlichkeit größer, dass sie bösartig sind.
Schilddrüsenkarzinome lassen sich anhand des zugrundeliegenden Zelltyps unterscheiden. Von den insgesamt vier Krebstypen sind zwei besonders häufig: das papilläre und das follikuläre Schilddrüsenkarzinom. Beide gehören dem differenzierten Zelltyp an. Das heißt, die Krebszellen ähneln weitgehend dem normalen Schilddrüsengewebe und sind zur Jodaufnahme in der Lage.
Welches Therapieverfahren wird bei den beiden Krebstypen angewendet?
Bei papillärem und follikulärem Schilddrüsenkarzinom wenden wir ein kombiniertes Therapieverfahren (Operation und Medikamentengabe) an. Die Prognose ist für beide Krebsformen sehr gut.
- Zunächst entfernen wir die Schilddrüse und die unmittelbar benachbarten Lymphknoten vollständig. Enthalten diese Metastasen, müssen wir zusätzlich auf der befallenen Halsseite alle Lymphknoten beseitigen (Neck dissection).
- Nach etwa sechs Wochen erhalten Sie eine „Radio-Jod-Behandlung“. Bei der Therapie wird Ihnen radioaktives Jod-131 verabreicht. Die Substanz hat eine Halbwertszeit von rund acht Tagen. Die Strahlungsreichweite in Weichteilgewebe liegt bei maximal zwei Millimetern. Bis zu diesem Zeitpunkt sollten Sie keine jod- und schilddrüsenhormonhaltigen Medikamente einnehmen, damit eine maximale Jodaufnahme gewährleistet ist.